Last Updated on 2023年10月23日 by おおつか内科・消化器内科・IBDクリニック
目次
便秘は生命予後に影響する重要な病気
便秘は日常生活に不快感やストレスを与えるだけでなく、様々な病気のリスクを高める危険な状態です。
便秘は高血圧や心臓病、腎臓病、静脈血栓症などの生命予後に関わる疾患と密接に関係しており、便秘の程度や持続期間によって死亡率が上昇することが国内外の研究で明らかになっています。
アメリカの研究では、便秘患者と非便秘患者を15年間追跡調査した結果、便秘患者の方が非便秘患者よりも2倍以上死亡していることが報告されています。
この研究では、便秘の定義は排便回数が週に3回未満であることとされており、便秘患者のうち約半数は週に1回も排便していませんでした。
また、便秘患者は非便秘患者よりも心血管系の死亡率が高く、特に虚血性心疾患や心不全の死亡率が有意に上昇していました。
日本人男性約4万人を対象とした研究では、排便回数が減少するほど心血管イベント(心筋梗塞や脳卒中など)の発生率が増加することが示されています。
この研究では、排便回数は1日1回以上が最も低リスクであり、それ以下ではリスクが高まることが分かりました。
特に1日2回以上排便する人と週に3回以下しか排便しない人では、心血管イベントのリスクが約2倍になっていました。
便秘は死亡率だけでなく、静脈血栓塞栓症や慢性腎臓病といった重要な疾患とも関連しています。
- 便秘は静脈血栓塞栓症(DVT)のリスク因子である。DVTは血液が静脈内で固まってしまう病気であり、肺塞栓症(PE)という命に関わる合併症を引き起こす可能性があります。イギリスの研究では、過去1年間に便秘薬を処方された人は処方されなかった人よりもDVTやPEの発生率が高く、特にPEの発生率は約2倍になっていました。
- 便秘は慢性腎臓病(CKD)のリスク因子である。CKDは腎臓の働きが低下する病気であり、進行すると透析や移植が必要になります。台湾の研究では、便秘患者は非便秘患者よりもCKDの発症率が高く、便秘の程度が重くなるほどCKDのリスクが高まることが分かりました。この研究では、便秘の程度は排便回数や便の硬さによって分類されており、週に3回未満かつ硬い便を排出する人は週に3回以上かつ柔らかい便を排出する人と比べて、CKDのリスクが約2.5倍になっていました。
便秘の予防と治療
便秘は生命予後に影響する重要な疾患であることが分かりました。
しかし、便秘は適切な生活指導や薬物治療によって予防や改善が可能です。
便秘を改善するための生活指導のポイント
便秘は多くの人が悩む症状ですが、薬物治療だけではなく、生活指導も重要な役割を果たします。
生活指導とは、食事や運動、トイレなどの日常生活に関するアドバイスや指導のことです。
生活指導によって、便秘の原因や悪化要因を取り除き、排便を促進することができます。ここでは、便秘を改善するための生活指導のポイントを3つ紹介します。
1. 食事
食事は便秘の予防と治療に大きな影響を与えます。食事によって、腸の動きや便の量や質を調整することができます。
- 3食しっかりと食べる。特に朝食は大蠕動(腸の大きな動き)を引き起こし、便意を感じやすくします。朝食を抜くと、腸の動きが鈍くなり、便秘が悪化する可能性があります。
- 食物繊維をバランスよく十分に摂取する。食物繊維は野菜や果物、豆類、穀物などに多く含まれていて、便量を増やし、水分を保持し、滑らかにします。しかし、脂溶性と水溶性の食物繊維があるので、色々な食材でバランス良く摂取することが重要です。
- 生野菜や温野菜を積極的に摂る。生野菜や温野菜は加熱処理されていないため、食物繊維が多く残っています。また、生野菜は噛む回数が多くなり、唾液や胃液の分泌を促します。これらは消化吸収を助けるだけでなく、腸の刺激となります。
2. 運動
運動は便秘の予防と治療に有効です。運動によって、腸の動きを活発にし、血行を改善し、代謝を高めることができます。
- 毎日30分程度の有酸素運動を行う。有酸素運動とは、心拍数や呼吸数が上昇するような運動のことです。例えば、ウォーキングやジョギング、サイクリングなどがあります。有酸素運動は交感神経(興奮やストレスに対応する神経)を刺激し、一時的に腸の動きを抑えますが、その後の安静時に副交感神経(リラックスや回復に対応する神経)が優位になり、腸の動きを促進します。
- 水分を十分に摂取する。運動中や運動後は水分が失われるため、水分補給を忘れないようにしましょう。水分が不足すると、便が硬くなり、排便が困難になります。水分は1日に1.5リットル以上を目安に摂取しましょう。
3. トイレ
トイレは便秘の予防と治療に重要な場所です。
トイレに行くタイミングや姿勢や時間などによって、排便のしやすさや快適さが変わります。
- 排便の欲求があるときにすぐにトイレに行く。排便の欲求は腸内に便が溜まったときに感じる感覚です。この感覚を我慢すると、腸が鈍くなり、便秘が悪化します。特に便秘患者は、直腸の感覚が鈍くなっていることが多いため、排便の欲求を感じにくいです。そのため、食後などに定期的にトイレに行く習慣をつけましょう。
- トイレで長時間過ごさない。トイレで雑誌やスマホなどを見ていると、時間が経つのを忘れてしまいます。しかし、トイレで長時間過ごすことは便秘の原因や悪化要因になります。トイレで長時間過ごすと、腸の動きが鈍くなったり、肛門周囲の血行が悪くなったりします。また、無理やり力んだりすると、肛門や直腸に傷つけたり、痔核や裂肛などの合併症を引き起こしたりします。トイレでの滞在時間は5分以内に抑えましょう。
- 正しい排便姿勢で便器に座る。正しい排便姿勢とは、膝を曲げて胴体と90度以上になるようにする姿勢です。この姿勢は腸内圧を高めて便を押し出す効果があります。逆に、背筋を伸ばしたり、足を伸ばしたりすると、腸内圧が低下して排便が困難になります。また、小児や小柄な人で便器の座面が高くて足先が宙に浮いたりすると、腹筋に十分な力が入らないため、足置きなどを使って足をしっかりと支えましょう。
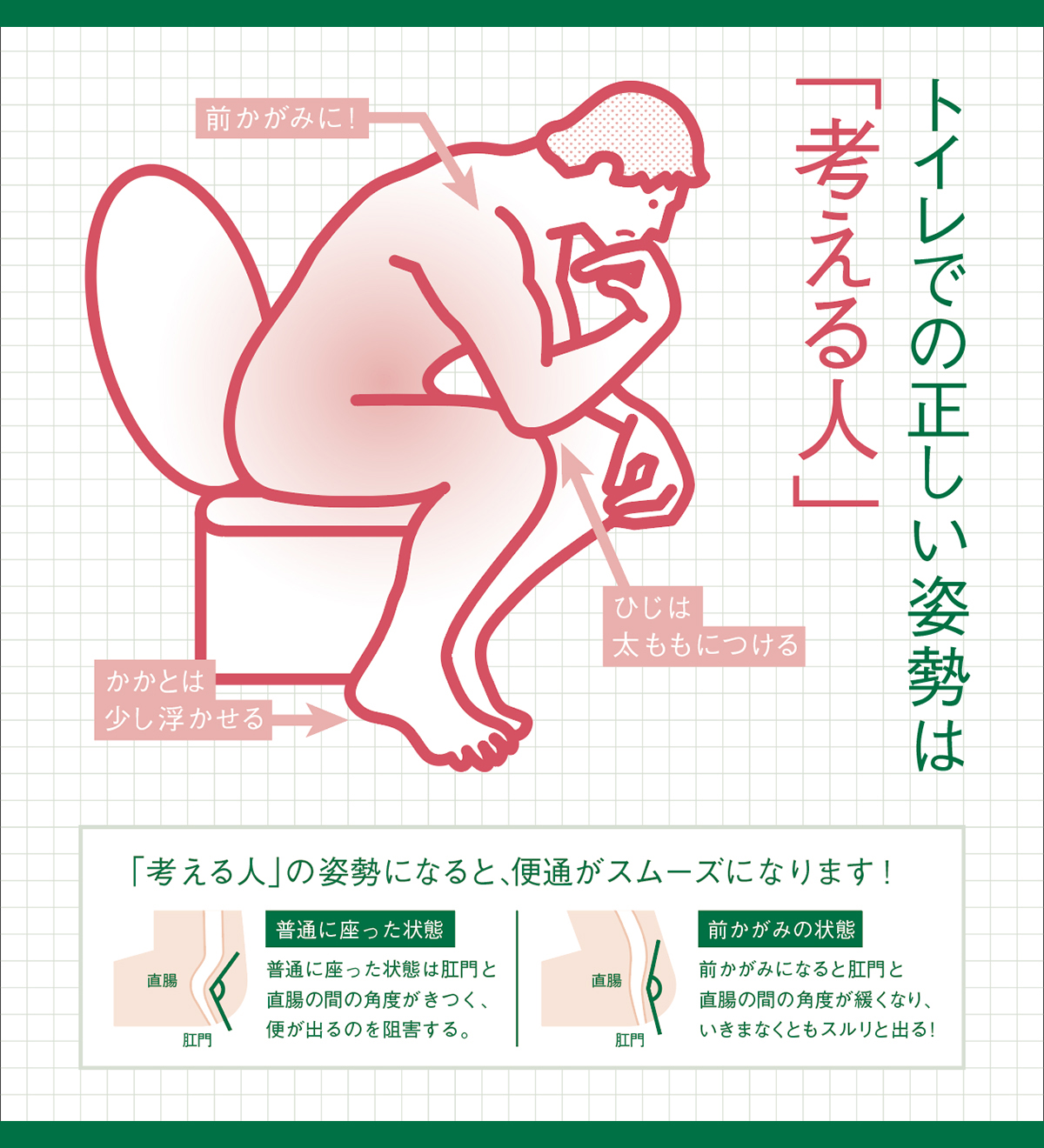 正しいトイレの姿勢って? | 「おなかを育てる」野村乳業 (nomura-milk.co.jp)
正しいトイレの姿勢って? | 「おなかを育てる」野村乳業 (nomura-milk.co.jp)
便秘治療で服薬中断しないためのコツ
便秘は多くの人が悩む症状ですが、薬物治療を受けてもなかなか改善しないことがあります。
その原因の一つに、服薬中断が多いことが挙げられます。
服薬中断とは、処方された薬を途中でやめてしまうことです。
服薬中断は、便秘の治療効果を低下させるだけでなく、副作用や再発のリスクを高める可能性があります。
では、なぜ服薬中断が多いのでしょうか?その理由と対策について見ていきましょう。
服薬中断の理由
服薬中断の理由は様々ですが、以下のようなものがあります。
- 下痢になった。便秘薬は腸の動きを促進したり、水分を保持したりする働きがあります。しかし、便秘の程度や個人差によっては、便秘薬の量や強さが合わないことがあります。その結果、下痢になってしまうことがあります。下痢は不快感や脱水症状を引き起こすだけでなく、便秘薬の効果を過剰に感じることで、便秘薬を必要以上に恐れることにもつながります。
- 効果が実感できなかった。便秘薬はすぐに効果が現れるものではありません。特に重度の便秘や長期間の便秘では、便秘薬を飲み始めてから数日間は効果が実感できないことがあります。また、便秘薬の種類や個人差によっても効果の出方は異なります。効果が実感できないと、便秘薬に対する信頼感や治療意欲が低下し、服薬中断に至ることがあります。
- 副作用に耐えられなかった。便秘薬には副作用があります。例えば、刺激性下剤は腹痛や下痢、乳酸菌製剤はガスや胃もたれ、オスモティック下剤は吸収障害や電解質異常などを引き起こす可能性があります。副作用は個人差や服用量によっても変わりますが、副作用に耐えられないと感じると、服薬中断に至ることがあります。
服薬中断を防ぐためのポイント
服薬中断を防ぐためには、みなさんに処方された薬の効果や副作用、使用方法や注意点などを知ってもらうことが重要です。
そのためには、内服している薬が何のお薬か分からなくならないように、一歩ずつ治療を進めることが重要です。
たかが便秘、されど便秘
高齢化社会では便秘も命に関わる重要な病気であることをご理解頂けたでしょうか?
便秘薬は同じ薬を同じ量内服しても人によって効果が違います。
ですので、みなさんにある程度お任せしながら、心地よい排便習慣を作ることが重要だと考えています。
また、便秘治療の第一歩は大腸がんを否定することから始まるということも重要です。
そのためには、特に40歳以上の方に関しては大腸カメラもご検討ください。

日本消化器病学会 専門医
日本消化器内視鏡学会 専門医
日本消化器内視鏡学会 上部消化管内視鏡スクリーニング認定医
日本消化器内視鏡学会 下部消化管内視鏡スクリーニング認定医
日本炎症性腸疾患学会
日本内科学会 認定内科医

