Last Updated on 2025年10月19日 by おおつか内科・消化器内科・IBDクリニック
潰瘍性大腸炎(ulcerative colitis:UC)の治療は、時代とともに大きく変遷してきました
以前は、5-アミノサリチル酸(5-ASA)製剤とステロイドの次の一手に非常に難渋していましたが、生物学的製剤やJAK阻害薬などの新規薬剤の登場により、治療の選択肢が広がり、その治療目標も変化してきました
従来の治療目標は臨床的寛解、すなわち症状の改善に重点が置かれていました
しかし、近年では内視鏡的寛解の達成が長期的な寛解を得る鍵となることが報告され、より高い治療目標が設定されるようになっています
内視鏡的寛解を達成することで、炎症の再発を抑え、生活の質を向上させることが期待されるのです
今回は、UCの治療において目指す具体的な目標について解説していきます
目次
UC治療究極の目的-UCに人生の邪魔をさせるな!
『目標=目的を達成するために設けた指標』ですので、まず目的を明確にする必要があります
わたしのUC治療の目的は、とにかくUCに人生の邪魔をさせないことです
UCという病気は現在のところ治る病気ではなく、放っておくと良くなったり(寛解)、悪くなったり(再燃)を繰り返します
しかも、それがいつやってくるか分かればいいのですが、発症も再燃も突然にやってきます
突然の発症に備えることは出来ませんが、できる限り早期に、しっかりと診断をすることは出来ます
これも非常に重要なことなので、怪しいなと思ったら早めに専門の医療機関に受診することが大事です
再燃も出来る限り早期に気づくことで対応は可能な場合が多いので、人生の大事な時期に再燃がやってきて、人生が狂ってしまうことがないように、定期的な治療と検査によりUCの病勢をコントロールすることです
この重要な目的を達成するための指標がこれから挙げる目標になります
臨床的寛解とは?-症状ゼロの世界へ
症状が治まっている状態を臨床的寛解と呼び、これがまず第一の目標であることは間違いありません
簡単に言うと、UCを発症する前と同じ排便状況(回数や性状)になることです
UCは、腹痛、血便や下痢といった日常生活を送ることが困難になる症状が現れます
このままの状態では外来治療を継続することが困難になってしまいますので、まずは症状を落ち着かせることが重要です
以下の報告では、患者さんの多くが1週間以内に薬が効いてくれると期待している一方、私たち医師側が2週から4週間に効いてくれればと思っており、少し解離があることがわかります
uestionnaire Survey of Japanese Patients With Inflammatory Bowel Disease and Physicians on Shared Decision-Making in Advanced Therapy: A Web-Based PAIR Survey
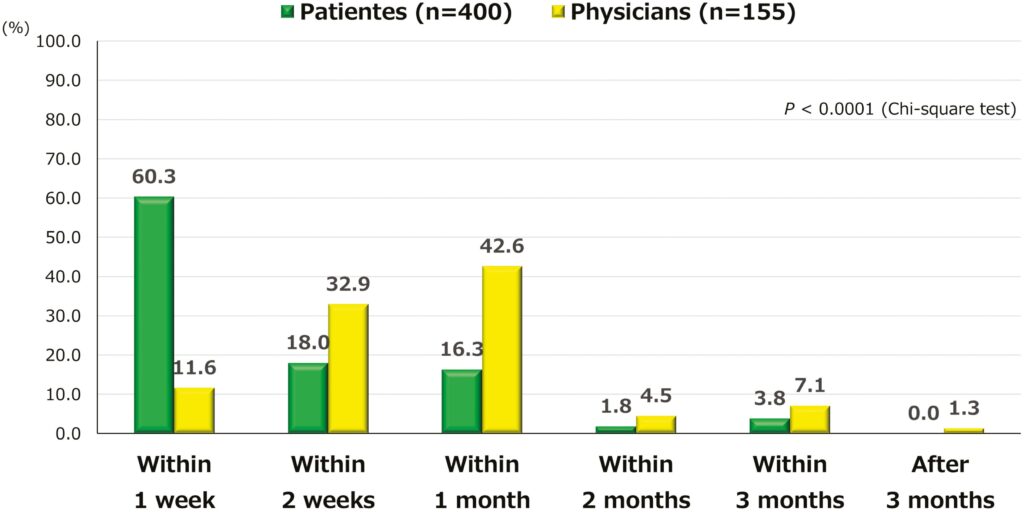
私たちが診断・治療を開始するうえで重要なことの一つは、患者さんが今の症状をどの程度待てるのかをしっかり把握することです
今は治療選択肢が増えたことで、患者さんが待てる期間によって治療選択肢が変わってきます
もちろんそこにはリスクとベネフィットの重要な兼ね合いがありますが、1週間しか待てないほど困っている方には即効性のあるお薬を、1ヶ月は待てる方には即効性はなくても出来るだけ安全なお薬を選択します
提供できる選択肢が多いほど患者さんのニーズに応える幅も広がると言えます
そういう意味で私たちのような炎症性腸疾患を専門としている医療機関は重要だと考えています
そして重要なことがもう一つあります
臨床的寛解で治療をやめてしまったり、油断してしまうと、早期に再燃することになります
例えば、UC治療の中心である5-ASA(アミノサリチル酸)製剤ですが、十分量を使用すれば8割近くの患者で寛解に達するという報告があります
Clinical trial: Effects of an oral preparation of mesalazine at 4 g/day on moderately active ulcerative colitis. A phase III parallel-dosing study
一方で、内服遵守率が80 %未満になると、寛解維持率は40 %程度になってしまうという報告もあります
Medication nonadherence and the outcomes of patients with quiescent ulcerative colitis
治療を継続することがいかに重要かおわかり頂けたでしょうか
そして、定期的な検査で再燃を予測することも重要ですが、さらなる高見である内視鏡的寛解に繋がっていくわけです
内視鏡的寛解が鍵!粘膜の状態でみる真の寛解
粘膜治癒という概念が1984年にKorelitzらの論文で初めて登場し、当初は組織学的炎症の改善を指すものとされていました
しかし、明確な定義がない状態が続いたものの、多くの臨床試験が進むにつれて現在の「内視鏡的寛解」とほぼ同義のものとして認識されるようになりました
わたしたちには内視鏡的寛解の方がしっくりきますが、患者さんには『粘膜の状態がきれいになるから粘膜治癒』の方が分かりやすいと思います
粘膜治癒がUCの長期管理に果たす役割は、ノルウェーのIBSEN studyによって明らかにされています
Mucosal healing in inflammatory bowel disease: results from a Norwegian population-based cohort
この研究では、治療開始から1年後に粘膜治癒が達成できた患者群は、未達成の患者群と比べて疾患活動性が低下し、さらには手術率も抑制されることが示されました
この結果は、粘膜治癒の達成が長期的な予後の改善に直結することを裏付けています
内視鏡的寛解がちゃんと達成できているかどうかを確認するには、タイミングよく内視鏡検査を受けることが大事です
早めに病気の状態を把握して、必要な治療の調整をすることで、より長く健康な状態を保てる可能性が高まります
ですので、症状が落ち着いていても大腸カメラを一年に一回は受けて頂くことが重要なんです
出来るか!?内視鏡的寛解-可能性への挑戦
では、臨床的寛解だけど内視鏡的寛解ではない人に、ひたすらに内視鏡的寛解を目指して治療を強化していくことがよいのでしょうか?
内視鏡的寛解には再燃のリスクを減らすだけでなく、発癌のリスクも減らします
しかし、治療強化には副作用や医療費などそれなりのデメリットもつきまとうことがあります
大腸粘膜の荒れ具合によっても治療強化するかどうかは変わりますので、ここに一定の答えはありません
わたしたちも患者さんと一緒に悩まさせて頂きます
患者と共に歩む-UC治療のパートナーシップ
色々と書いてきましたが、結局のところ目標は要相談です
これを私たちの用語で言うと、SDM(Shared Decision Making・共同意思決定)と言います
私たちが勝手に決める訳でもありませんし、患者さんに丸投げする訳でもありません
何度も言いますが、一緒に悩まさせて頂きます
そのために、当院では点滴でも経口剤でも私が使える薬剤は全て提案させて頂きます
UC治療に終わりはありませんので、患者さんと一緒に考えて行きたいと思います

日本消化器病学会 専門医
日本消化器内視鏡学会 専門医
日本消化器内視鏡学会 上部消化管内視鏡スクリーニング認定医
日本消化器内視鏡学会 下部消化管内視鏡スクリーニング認定医
日本炎症性腸疾患学会
日本内科学会 認定内科医

